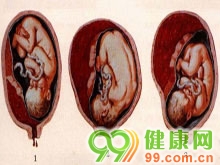
指正常位置的胎盘在胎儿娩出前从子宫壁剥离
胎盘早剥是什么?
胎盘早剥(placental abruption)指妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,全部或部分从子宫壁剥离,属于妊娠晚期严重并发症之一。
主要临床表现为阴道出血和腹痛,常伴有子宫持续收缩、子宫按压时疼痛和胎儿心率的改变(多为减慢或消失)。由于起病急、发展快,如果处理不及时可危及母儿生命。
胎盘早剥在人群中的发病情况是怎样的?
国内报道胎盘早剥发生率为0.46%~2.1%,围生儿死亡率为200‰~428‰;国外报道发生率为1%~2%,围生儿死亡率为150‰。
胎盘早剥的发病率呈增加趋势,可能与胎盘早剥高危因素的出现率增加和(或)疾病确定方法的改进有关。其发生率的高低还与产后是否仔细检查胎盘有关,有些轻型胎盘早剥患者症状不明显,易被忽略。
胎盘早剥有哪些类型?
根据出血特点分型
显性出血型
约占80%,胎盘剥离面位置大多偏离胎盘中央,主要表现为阴道流血。阴道流血多为陈旧性不凝血,少数为新鲜出血。一般仅部分胎盘早期剥离,且并发症少而轻。
隐性出血型
约占20%。胎盘剥离大多起自胎盘中央,出血积聚于胎盘后或宫腔,常有突发的持续性腹痛、腰酸或腰背痛,无阴道流血或仅有极少量流血。
该类型胎盘剥离面积往往较大,甚至完全剥离而伴有严重并发症。如内出血急剧增多,血液侵入子宫肌层达浆膜层,可使子宫表面呈现紫蓝色淤斑,即子宫胎盘卒中。
贫血程度多与阴道流血量不相符,腹部检查可见腹部僵硬如板状,胎位扪不清,胎心异常。危重者可迅速出现休克症状、凝血功能障碍甚至多脏器功能不全。
混合性出血型
既有显性又有隐性出血。一般先有内出血,后因胎盘后积血过多,血液冲开胎盘边缘及胎膜,经子宫颈口外流而有外出血。由于病情发展至如此严重程度才就诊者很少,故发生率不高。并发症轻重取决于内出血血量及病因。
根据病情轻重分型
轻型
以显性出血(外出血)为主,胎盘剥离面积通常不超过1/3,多见于分娩期。主要症状为较多量的阴道流血,色暗红,无腹痛或伴轻微腹痛。
检查可见子宫软,无压痛或轻微压痛,胎儿心率多正常。若发生在分娩期,产程进展较快。
重型
以隐性出血(内出血)为主,也可有混合性出血,胎盘剥离面积超过1/3,伴有较大的胎盘后血肿,多见于重度子痫前期及慢性高血压孕妇。
主要症状为突发持续性腹痛、腰酸、腹背痛,腹痛程度与胎盘剥离面积、胎盘后积血量成正比。严重时,由于疼痛及出血,患者会出现恶心、呕吐、面色苍白、冷汗、四肢冰凉、脉搏细弱、心率加速、血压下降等休克现象,无阴道流血或流血不多,贫血程度与阴道流血量不成比例。
检查可见子宫硬如板状,有压痛,胎儿心率由于缺氧而消失,严重者胎儿死亡。由于病情凶猛,孕妇很快会出现休克、肾功能异常及凝血功能异常。
根据胎盘位置分型
前壁胎盘剥离
腹痛、子宫持续性收缩明显,医生触诊可发现子宫在收缩间歇期不放松、子宫按压时有疼痛甚至出现板状腹。
后壁胎盘剥离
多表现为腰背部酸痛或腰骶部坠痛,有时伴有里急后重感,易与腹泻相混淆。
确切发病机制不清,考虑与孕妇血管病变(如妊娠期高血压)、腹部外伤或创伤(如车祸或摔倒)或宫腔内压力骤减(如羊水流失过快)等因素有关。
胎盘早剥的病因有哪些?
血管病...
大多数胎盘早剥发生在妊娠中晚期即妊娠34周后,典型表现为阴道流血、腹痛、子宫强直性收缩、子宫压痛和胎儿心率的改变。有些不典型者或胎盘早剥发生的早期,临床症状不是很明显,仅表现为少量阴道流血或不规...
胎盘早剥有哪些相关检查?
超声检查
可以了解胎盘在子宫壁的部位、明确胎盘早剥的类型,同时可观察胎儿大小及存活情况。但是超声检查阴性结果仅可以排除前置胎盘,不能完全...
患者应多学习、了解胎盘早剥相关知识,遵医嘱正确使用药物。
在日常生活中应注意加强营养,注意卫生、防止感染,并保持充足睡眠、良好心情,戒除不良嗜好,避免外伤,定期产检;产后定期到医院复...
胎盘早剥严重危及母儿生命,母儿的预后取决于处理是否及时与恰当。治疗原则为早期识别、积极处理休克、及时终止妊娠、控制弥散性血管内凝血(DIC)、减少并发症。医生会根据孕妇胎盘剥离的严重程...
生可能会问下列问题采集病史,患者可提前准备:
- 腹痛、阴道流血开始出现的时间;
- 腹痛是否有间歇;
- 流血量大概有多少;
- 症状是否...
1、DIC与凝血功能障碍 重型胎盘早剥,特别是胎死宫内的患者可能发生DIC与凝血功能障碍。临床表现为皮下、粘膜或注射部位出血,子宫...
-

语音时长01:13
96
2021-09-28
语音时长01:13
96
2021-09-28
- 王秀梅 妇产科
-

语音时长01:08
454
2020-09-24
语音时长01:08
454
2020-09-24
- 杨峰 呼吸内科
-

如果明确前置胎盘的情况下,需要多注意休息...
- 鲁超 主治医师 2020-08-13